当一位疑似脑卒中(俗称“中风”)的患者被送入医院,一场与时间赛跑的救治立即启动。您可能会注意到,医生往往会安排两项重要的影像检查:先进行头部CT,随后又可能进行头部磁共振(MRI)。
这难免让人疑问:“已经做了一项检查,为什么还要做另一项?是不是重复了?”
恰恰相反,这并非重复,而是一套精准的“组合拳”。CT好比争分夺秒的“侦察兵”,MRI则是明察秋毫的“调查员”。它们各司其职、相辅相成,共同为拯救大脑、制定最佳治疗方案提供关键依据。
CT扫描:快速判断,锁定方向
脑卒中主要分为两大类:脑梗死(血管堵塞)和脑出血(血管破裂)。两者治疗方向完全相反:梗死需尽快溶栓或取栓来“疏通血管”;出血则需要止血、降压,有时甚至需手术“修补血管”。一旦选错方案,后果不堪设想。
此时,CT扫描扮演了至关重要的第一角色:它能在1-2分钟内迅速排除脑出血。这是决定治疗路径的“生命红线”。尽管CT对超早期(尤其是发病6小时内)的脑梗死可能不敏感,常常“看不出明显异常”,但恰恰是这种“未见出血”的结果,成为后续积极进行溶栓治疗的重要依据。
磁共振:精细侦查,明确诊断
当CT排除出血后,磁共振(MRI)这台“高精度侦查仪”便随之登场。它能揭示CT无法呈现的精细信息,主要回答以下几个关键问题:
1“是不是”脑梗死?——确诊的“金标准”
MRI的DWI(弥散加权成像)序列对缺血极其敏感,在梗死发生后数分钟至数小时,就能清晰显示病灶,实现早期确诊,远比CT更早、更准确。
2“堵在哪里”?——定位更精确
MRI可多角度、多序列成像,清晰显示大脑皮层、脑干、小脑等各个区域,精准判断堵塞位置是在大脑中动脉、细小分支或其他血管,如同绘制一份详细的“事故地图”。
3“严重吗”?——评估受损范围
通过不同序列,MRI不仅能显示梗死核心区,还能识别周围可能挽救的“缺血半暗带”,帮助医生判断病情严重程度,指导治疗决策。
4“为什么”?——探寻卒中原因
MRI还能帮助识别血管病变、动脉斑块、微小出血等潜在病因,为预防再次卒中提供线索。
总结:协同作战,缺一不可
面对脑卒中这场大脑的“紧急事件”,现代医学的应对犹如一场精细的协同作战:
CT先行,打开生命通道
如同消防员第一时间冲入现场,首要任务是辨别是“火灾”(出血)还是“停水”(梗死),迅速开辟救援通道。
MRI跟进,实施精准救援
如同工程师和侦探,细致勘察“灾害”范围、确定受损核心、评估可挽救区域,并查找“灾害”根源,为精准治疗和长远预防提供完整方案。
因此,“做完CT还要做磁共振”绝非多此一举,而是现代卒中救治体系规范、精准与个体化的体现。它们一快一细、一急一准,共同构筑起守护大脑健康不可或缺的影像防线。
来源:医学影像科 张嘉俊
党委宣传统战部编辑整理

 联系我们
联系我们 地址:郑州市康复前街3号(郑州火车站西广场对面)。
地址:郑州市康复前街3号(郑州火车站西广场对面)。 乘车路线:乘坐40、夜班Y17、夜班Y2、G126、G81、201、70、256、58、729、217、20、981、213、176至火车站西广场(郑州大学第五附属医院)站下车。
乘车路线:乘坐40、夜班Y17、夜班Y2、G126、G81、201、70、256、58、729、217、20、981、213、176至火车站西广场(郑州大学第五附属医院)站下车。 地铁路线:乘坐地铁1号线至郑州火车站从C口出站。
地铁路线:乘坐地铁1号线至郑州火车站从C口出站。 急救电话:0371-6690 2126 / 6690 2120 (24小时)
急救电话:0371-6690 2126 / 6690 2120 (24小时)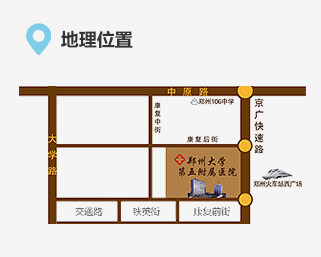 乘车路线:乘坐40、夜班Y17、夜班Y2、G126、G81、201、70、256、58、729、217、20、981、213、176至火车站西广场(郑州大学第五附属医院)站下车。地铁路线:乘坐地铁1号线至郑州火车站从C出口出站
乘车路线:乘坐40、夜班Y17、夜班Y2、G126、G81、201、70、256、58、729、217、20、981、213、176至火车站西广场(郑州大学第五附属医院)站下车。地铁路线:乘坐地铁1号线至郑州火车站从C出口出站







 李玉萍
李玉萍 杨楠
杨楠 田晓庚
田晓庚 宋俊莉
宋俊莉



 首页
首页




